את תגובת מערכת החיסון לפעילות גופנית (פ"ג) ניתן לחלק לשתיים – תגובה אקוטית, כלומר לאימון יחיד, ותגובה כרונית, כאשר אימון גופני מתבצע לאורך זמן.
השפעה אקוטית של פעילות גופנית על מערכת החיסון
באופן כללי, תגובת מערכת החיסון לפעילות גופנית אקוטית תלויה בעצימות ובמשך הפעילות, כאשר פעילות בעצימות מתונה אינה מביאה לשינויים בולטים במדדי מערכת החיסון, ולעומת זאת, פעילות גופנית מאומצת וממושכת מקושרת עם הפרעה משמעותית בתפקודי תאי מערכת החיסון השונים, ויכולה להימשך שעות רבות עד ימים לאחר סיום המאמץ (1–3) (גרף מספר 1).
מספר הלויקוציטים בדם עולה פי 2-3 לאחר פ"ג דינמית, גם אם קצרה (מספר דקות), לעומת פעילות אירובית ממושכת (0.5-3 שעות), אז מספרם יכול להגיע לפי חמישה מערכי המנוחה. עלייה זו היא זמנית, ובדרך כלל מספר הכדוריות הלבנות חוזר לנורמה תוך 6-24 שעות, כתלות במשך ובעצימות הפעילות ובסוג הכדוריות (2, 4–8). העלייה בלויקוציטים בעקבות פ"ג מיוחסת למנגנון מכני – עלייה בתפוקת הלב ובזרימת הדם בזמן האימון, המעלים את כוחות הגזירה המופעלים על דפנות כלי הדם, ועלייה בהפרשת קטכולאמינים (ק"א) וקורטיזול, אשר להם רצפטורים על הכדוריות הלבנות (1, 2).
התגובה מורכבת בד"כ משני פיקים (גרף מספר 2): עליה ראשונה וחדה, המתחילה כבר בזמן הפעילות, ונובעת מעליה בק"א ובכוחות הגזירה בכלי הדם, ולאחר סיום הפעילות ישנה עליה נוספת וממושכת בלויקוציטים, שככל הנראה תלויה בהפרשת סיגנלים כמוטקטים וקורטיזול, שהם מצידם קשורים למשך ולעצימות המאמץ (9–11). עיקר העלייה בתאים הלבנים נובעת מעליה במספר הנויטרופילים, במספר הלימפוציטים (בעיקר Natural killer cells – תאי NK , שיכולים לעלות פי 10 ו T cells +CD8 העולים פי 2.5), ובמידה מועטה גם במספר המונוציטים (1, 2, 8, 12, 13).
המכנה המשותף לכל תת-הקבוצות של הלויקוציטים העוברים פיזור מחדש בעקבות מאמץ הוא שהם: 1. בוגרים יותר ובעלי יכולת ציטוטוקסית מוגברת, 2. בעלי יכולת אדהזיה טובה יותר, 3. בעלי ביטוי גבוה יותר של רצפטורים אדרנרגיים (ביתא 2) וגלוקוקורטיקואידים (ועל-כן הם מגיבים לק"א ולקורטיזול) (14). שלושת מנגנונים אלו מסבירים את השיפור בתגובה האימונית בעקבות פ"ג.
לאחר כ 30-60 דקות מסיום המאמץ חלה ירידה משמעותית (%30-50) במספר הלימפוציטים, העלולה להימשך עד 6 שעות, מה שיכול לגרום לירידה זמנית בפעילות תאי ה NK (2, 13). אולם, ממצאים אלה אינם חד-משמעיים, שכן אחרים הראו עליה בפעילות תאי הNK , בין אם המאמץ מתון ובין אם עצים (12).
תופעה אחרת שתוארה בעקבות מאמץ עצים ו/או ממושך היא ירידה בהפרשה של נוגדנים מסוג IgA מהרוק – Salivary immunoglobulin A (SIgA), הקשורה לפעילות מוגברת של מערכת העצבים הסימפתטית (1, 15, 16). לדוגמא, נצפתה ירידה ברמות ה-SIgA לאחר פעילויות ממושכות (1-3 שעות), אשר נמשכת לפחות שעתיים מסיום הפעילות, אך הייתה חזרה לערכי בסיס לאחר 24 שעות (16–18). הקשר בין השינויים ב-SIgA לשכיחות זיהומים בדרכי הנשימה העליונות (URTI) יתואר בהמשך.
תאוריית ״החלון הפתוח״ (גרף 3) מתבססת על הממצאים המצביעים על כך, שלאחר פעילות אירובית ממושכת ו/או עצימה ישנה ירידה משמעותית במספר ובתפקוד הלימפוציטים ובהפרשת Salivary IgA, ולכן פרק זמן זה מייצג דיכוי של מערכת החיסון, מה שמשאיר ״חלון פתוח״ לווירוסים ולפתוגנים אחרים לחדור לגוף יותר בקלות (1, 19–24). ההשלכות של תאוריה זו, כמו גם סימני שאלה לגבי עצם קיומה, יידונו בהמשך.
גורמים המשפיעים על התגובה האקוטית
גורמים רבים משפיעים על התגובה האקוטית של מערכת החיסון לפעילות גופנית: עצימות ומשך המאמץ, גיל, מין, היסטוריה רפואית (בעיקר של מחלות וזיהומים), כושר גופני, היכרות עם הפעילות המבוצעת, סביבה, לחץ נפשי, שינה ותזונה. על אף שיש קונסנזוס לגבי חלק מהגורמים (לדוגמא גיל), לגבי אחרים הספרות אינה אחידה, לרוב בגלל שיטות מחקר שונות – החל מאוכלוסיות המחקר, הפעילות הגופנית שבוצעה ותזמון הערכת המדדים. מפאת מגבלת מקום נתייחס רק לשניים מהגורמים.
משך ועצימות המאמץ – באופן כללי, העלייה במספר הלויקוציטים, ובעיקר הנויטרופילים, לאחר פ"ג, מושפעת יותר ממשך הפעילות לעומת העצימות. לדוגמא, מיד לאחר רכיבת אופניים בעצימות מתונה (55% מצריכת חמצן מרבית) של כמעט שלוש שעות, מספר הנויטרופילים גבוה פי שניים מאשר לאחר כ 40~ דק׳ רכיבה בעצימות גבוהה (80% מצריכת חמצן מרבית), ורק לאחר 24 שעות ישנה חזרה לערכי הבסיס בשתי העצימויות (25). לעומת זאת, אותו מחקר הראה שהלימפוציטים בדם מגיבים באופן זהה בפעילות קצרה ועצימה ובפעילות ארוכה ומתונה, כשישנה עליה מיד לאחר הפעילות, ולאחריה ירידה מתחת לערכי הבסיס בזמן ההתאוששות (25).
גיל – עם העלייה בגיל יש הפחתה בעליה של מספר הלויקוציטים כתגובה למאמץ. זאת בשל ירידה בתפוקת הלב (ומכך ירידה בכוחות הגזירה שגורמים לתאי מערכת החיסון להשתחרר לדם), וירידה ברגישות הרצפטורים לק"א. כמו-כן נצפתה ירידה בתפקוד תאי ה T (26, 27). התפתחות נוספת המתרחשת עם השנים היא עלייה במדדי הדלקת, תהליך הנמנע חלקית על ידי אימון גופני אירובי במהלך החיים. בנוסף, בקרב מבוגרים, שהיו פעילים גופנית לאורך השנים, התגובה האקוטית של מערכת החיסון לפעילות גופנית זהה לזו של צעירים, לעומת מבוגרים לא מאומנים (28). חשוב לציין שתופעה זו נצפתה רק בקרב גברים (28), ולא בנשים, שאצלן לא הודגם הבדל בין מבוגרות שהתאמנו במהלך חייהן לאלה שלא (29).
גרף 1: הבדלים בתגובות האקוטיות של מרכיבים שונים של מערכת החיסון לפעילות גופנית עצימה כדוגמת ריצת מרתון (כחול) לעומת 30—45 דק׳ הליכה (תכלת) (3)
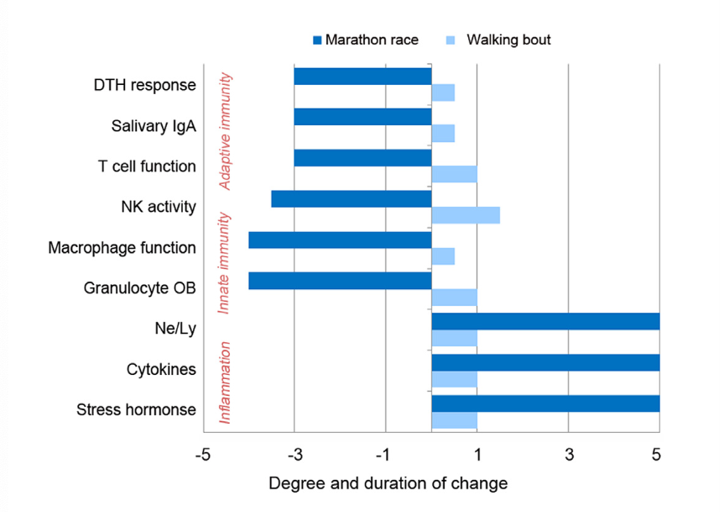
DTH – delayed-type hypersensitivity; IgA – immunoglobulin A; Ne/Ly – neutrophil/lymphocyte ratio; NK – natural killer; OB – oxidative burst.
השפעת פעילות גופנית כרונית על מערכת החיסון – TRAINING EFFECT
לפעילות גופנית לאורך זמן (אימון) יש השפעה חיובית על מערכת החיסון, החשובה במיוחד בגיל המבוגר, ובקרב אנשים עם מחלות כרוניות. מחקר שפורסם השנה, בו נבדקו מדדי מערכת החיסון ומדדים הקשורים לדלקת, הראה שבקרב גברים מבוגרים שהיו פעילים במהלך חייהם, הסטטוס האינפלמטורי היה נמוך יותר מאשר בקרב גברים מבוגרים לא מאומנים (28). אימון גופני בעצימות מתונה מביא לשיפור במנגנוני ההגנה של הריריות. לדוגמא, לאחר 12 שבועות של פ"ג אירובית מתונה בקבוצה של לא מאמונים, נראתה עליה של כפי שניים בריכוז ה-Salivary IgA (30). מאידך, גם כאן, ישנן עדויות לכך, שאצל ספורטאים וחיילים המבצעים אימונים בתדירות, נפח ועצימויות הגבוהות בהרבה מההמלצות המקובלות יש דיכוי של מערכת החיסון וסיכון גבוה יותר לזיהומים (14, 31–35). הוכח, כי לאחר תקופת אימונים עצימה וסטרס מתמשך, קיימת ירידה בייצור ובהפרשה של Salivary IgA בעקבות שינויים במערכת ההיפותלמית-היפופיזרית-אדרנלית – ציר ה HPA (2). בנוסף, לאחר תקופת אימונים, לא נראה שינוי בערכי המנוחה של נויטרופילים, אך מאידך ישנן עדויות לירידה בתגובה האינפלמטורית של מונוציטים לאחר פ"ג בקרב האנשים המאומנים (22, 36, 37).
למרות, שאין שינוי בערכי המנוחה ותפקוד הלימפוציטים בקרב ספורטאים, או לאחר תקופת אימון ממושכת, העלייה האקוטית בלימפוציטים לאחר פ"ג משפרת את היכולת החיסונית, ומורידה את רמות מדדי הדלקת. ממצאים אלה מצביעים על אפקט אנטי-דלקתי של פ״ג מתונה לאורך זמן, ולכן הם בעלי חשיבות בעיקר בקרב אנשים עם השמנה ומחלות כרוניות (3, 38, 39). לעומת זאת, בעקבות עליה בעומס אימונים ישנה ירידה בתפקוד תאי B ו T, הקשורה לעליה ברמות הורמוני הסטרס, ולחוסר איזון בין ציטוקינים נוגדי ומעודדי דלקת, כשהתוצאה היא עליה בסיכון למחלות וזיהומים (40–42). שינויים כרוניים במספר ותפקוד ה-NK cells בעקבות אימון גופני שנויים במחלוקת, שכן ישנם מחקרים המראים עליה, ירידה או חוסר שינוי בפעילות תאים אלו (1, 12, 40, 43, 44).
השלכות קליניות
כאמור לעיל, כושר גופני ופעילות גופנית בעצימות מתונה, ובמשך של עד 45 דקות, מייעלת את התגובה האימונית לחיסונים, ומשפרת את המדדים הדלקתיים והאימוניים במספר מצבי מחלה לרבות סרטן, HIV, מחלות לב וכלי-דם, סוכרת, השמנה ועוד (24, 45–48). כמו כן, פ״ג מתונה מפחיתה את השכיחות בזיהומים וירליים בקרב אלו העוסקים בפעילות גופנית חובבנית, וגם בקרב ספורטאים (2).
מנגד, חוסר פ"ג והצטברות של רקמת שומן ויסצרלית – גורמים לייצור מוגבר של אדיפוקינים פרו-דלקתיים, ולמצב כרוני של דלקת סיסטמית, וכתוצאה מכך גם לשלל מצבים פתולוגיים כגון תנגודת לאינסולין, טרשת עורקים ועוד (49, 50). גורמים אלו מעלים את הסיכון לפתח מחלות כגון סוכרת, תסמונת מטבולית, סרטן, מחלות לבביות ומחלות אחרות. לכן, ולאור הנאמר לעיל, פ"ג באופן סדיר וקבוע, אשר יוצרת סביבה אנטי-דלקתית, גם ללא הורדה במסת השומן הויסצרלי, יכולה להוריד את השכיחות והחומרה של תסמינים ומחלות אלה (49, 50).
כפי שצוין, בעוד שפ"ג מתונה משפרת את המערכת החיסונית, פ"ג עצימה ו/או כזו הנמשכת מעל שעתיים, השכיחה בספורטאים ובחיילים, תוארה כקשורה בפגיעה המערכת החיסון המוקוזלית והתאית, וכרוכה בעליה בסימפטומים של זיהומים בדרכי הנשימה העליונות (URTI) ובפגיעה בתגובה האימונית לחיסונים (3, 14, 33, 51). במילים אחרות מדובר בעקומה בצורת האות J (גרף 4). כך לדוגמא הזרקה של נגיף הרפס לעכברים מייד לאחר כשלוש שעות של פעילות עצימה גרמה לתמותה גבוה יותר, לעומת העכברים שבצעו רק 30 דקות, בשל דיכוי של פעילות המקרופגים בראות (52).
שני מחקרי מפתח בתחום מלפני כ 30 שנה הראו, שהשכיחות של URTI, על-פי דיווח עצמי, גבוהה יותר בקרב אלו שהשתתפו במרוצי סבולת (מרתון ואולטרה-מרתון) לעומת קבוצת הביקורת (53, 54). תופעה זו לא נצפתה לאחר ריצות קצרות יותר (5, 10, 21.1 ק”מ) (55). בסקרים שבוצעו במהלך אולימפיאדות חורף וקיץ נמצא, שזיהומים ויראליים, בעיקר URTI, אך גם במערכת העיכול, היו הסיבה השנייה אחרי פציעות לאובדן ימי אימון ותחרות, או לירידה ביכולת הביצוע (56–60). נתונים אפידמיולוגיים ממגוון ענפי ספורט בתחרויות בין-לאומיות מראים, כי 2-16% מספורטאי העלית סובלים מתחלואה במהלך התחרות, כשדלקות ויראליות בדרכי הנשימה העליונות מהוות 32-58% מהאבחנות על ידי הצוות הרפואי, וכי, כפי שצוין לעיל, אחוז גבוה מרצי ממרחקים ארוכים מתלוננים על סימפטומים בדרכי הנשימה העליונות בסיום הריצה (56–60).
מעבר להשפעה השלילית של הפעילות הגופנית העצימה עצמה על המערכת החיסונית המולדת והנרכשת, (גרף 1) הכוללת פגיעה בתפקוד תאי NK ונויטרופילים, תאי B ו T, ירידה בנוגדנים מסוג SIgA, תגובת Skin Delayed-type Hypersensitivity ועוד, נראה שגם לגנטיקה יש חשיבות: כך תוארו מספר וריאציות (פולימורפיזם) של ציטוקינים כגון Interleukin-10 ו Interferon-γ הקשורים לנטייה לתחלואה. גם השכיחות הגבוהה (22-50%) של רה-אקטיבציה של וירוס האפשטיין בר (Epstein-Barr Virus) בספורטאים עם נטייה ל URTI, וביטוי של ה DNA של הוירוס ברוק, קשורה כנראה בירידה במנגנון ההגנה המוקוזלי בספורטאים (61, 62). מעבר לעובדה, שזיהומים וירליים משבשים את תוכנית האימונים והתחרויות של הספורטאי, ופוגעים ביכולת הביצוע, הם גם מעלים את השכיחות של מכות חום ואירועי רבדומיוליזיס (תמס שריר) ופרימיוקרדיטיס (דלקת בקרום ובשריר הלב), מצבים העלולים לגרום לסיבוכים רפואיים חמורים כולל מוות.
גרף 2: תגובה בי-פאזית של נויטרופילים לפעילות גופנית (11)
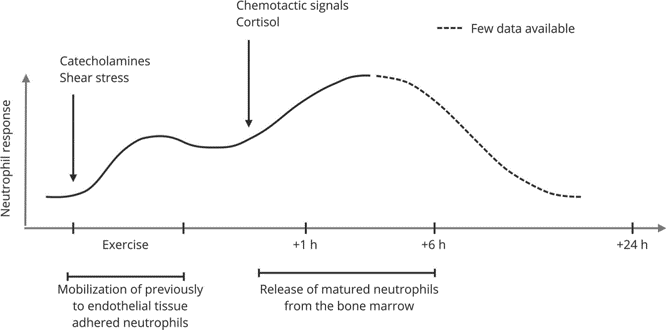
בזמן המאמץ מספר הנוטרופילים עולה בהדרגה (בעקבות עלייה בקטכולאמינים ובכוחות הגזירה), ולאחר סיום הפעילות ישנה עליה נוספת וממושכת יותר, התלויה בסיגנלים כימוטקטים וקורטיזול. ככל הנראה העלייה הראשונה נובעת מניתוק של נויטרופילים מהאנדותל של כלי הדם, והשנייה משחרור של נויטרופילים בוגרים ממח העצם. תגובה זו יכולה להימשך מספר שעות לאחר המאמץ, כתלות במשך ועצימות הפעילות, וכן ברמת הכושר הגופני.
פעילות גופנית, מערכת החיסון ותחלואה ויראלית: פרדיגמה חדשה
בשנתיים האחרונות עלתה לכותרות העיתונות המדעית עמדה חדשה, המערערת על האקסיומה שגורסת שפ"ג עצימה פוגעת במערכת החיסונית, וגורמת לשכיחות יתר של זיהומים. אמירה זו, המובלת ע"י מספר חוקרים מאנגליה (23, 24, 63–65) טוענת, שהפעילות הגופנית בפני עצמה אינה הגורם לפגיעה במערכת החיסון, וכתוצאה מכך לשכיחות גבוהה של URTI, אלא גורמים סביבתיים אחרים, הנפוצים בקרב ספורטאים, כגון תזונה לא מספקת מבחינת כמות והרכב המקרו והמיקרונוטריינטים, טיסות ממושכות, בעיקר אם מלווות בשינוי אזורי זמן ותנאי אקלים, חסך שינה (מבחינת כמות ואיכות), וסטרס נפשי כולל מתח, חרדה ודכאון. גורמים אלו מאקטבים את הציר ההיפותלמי-היפופיזרי-אדרנלי (HPA), וכך גורמים לעליה בק״א ובקורטיזול המשפיעים מצידם על מערכת החיסון.
לטענת חוקרים אלו אין מספיק הוכחות שהשינוי במספר ובתפקוד הכדוריות הלבנות הקורה בזמן מאמץ אכן מעיד על דיכוי חיסוני. יתכן שאפילו ההיפך: לדוגמא, אולי אפופטוזיס של תאי T מעוררת התפתחות תאי T נאיבים, תהליך המואץ ע"י הפרשת מיוקינים מהשריר הפעיל. הם מציינים כי במחקרים רבים ואיכותיים לא הודגמה ירידה בנוגדנים מסוג IgA ברוק, ובאותם מחקרים בהם מצאו שינוי ברמת הנוגדנים, לא נלקחו בחשבון גורמים אחרים, היכולים להשפיע על הפרשתם כגון מחזוריות יומית, סטרס נפשי, היגיינת פה וירידה בהפרשת רוק. חוקרים אלו מתנגדים גם לאמירה החד משמעית, כי יש שכיחות מוגברת של זיהומים בדרכי הנשימה העליונות בספורטאים העושים מאמצים קשים. להערכתם חלק גדול מהסימפטומים בדרכי הנשימה העליונות בספורטאים נובעים מבעיות כמו אלרגיה, אסטמה ודלקות לא זיהומיות בריריות, ולא מזיהומים ויראליים. כמו-כן, לא ניתן להפריד את המאמץ הגופני מהבדלים גנטיים ומגורמים סביבתיים אחרים כפי שצוינו לעיל. בנוסף על כל אלו, יש לקחת בחשבון את הצפיפות הרבה באירועי ספורט גדולים (מצב הדומה לאירועים דתיים גדולים, שם שליש מהמשתתפים דווחו על תחלואה זיהומית), את העובדה שהמחקרים עליהם התבססה התאוריה ״הישנה״ לא השתמשו באבחנות קליניות או מעבדתיות לאבחון UTRI אלא על דיווח עצמי של סימפטומים, וכן שלא נבדקו סימפטומים לפני ההשתתפות בתחרויות, ולכן קשה להסיק מסקנות חד משמעותיות ממחקרים אלה (24).
גרף 3: תיאוריית "החלון הפתוח" (Open Window Theory) (66)
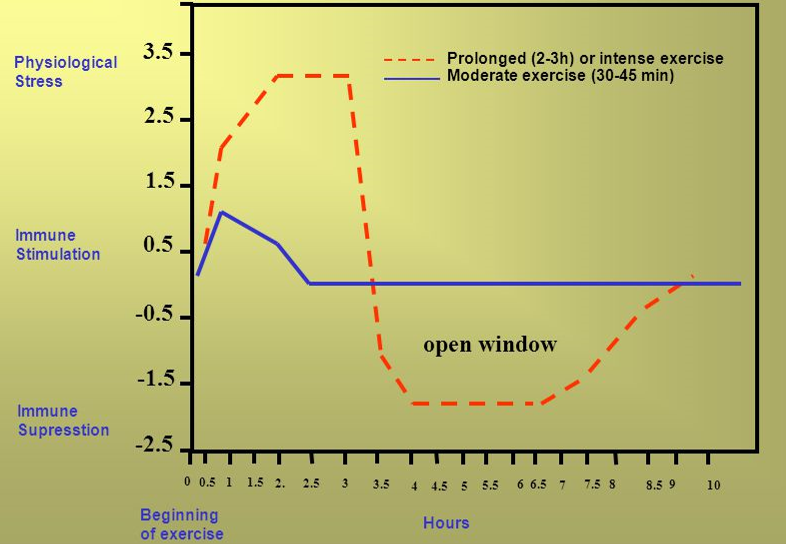
פ"ג מתונה, 30-45 דקות, משפרת את התגובה החיסונית (קו כחול) בעוד שפעילות עצימה או ממושכת (2-3 שעות) משפרת בהתחלה אך בהמשך ישנה תקופה של דיכוי המערכת החיסונית (קו אדום מקווקו).
סיפא:
ממספר מחקרים שנערכו לאחרונה במעבדתו של פרופ' יובל דור מהאוניברסיטה העברית עולה, כי מאמצים אינטנסיביים, ובעיקר ריצות, גורמים לעליה מרשימה (עד פי 10) ברמת ה DNA החופשי (Cell Free DNA) בדם. מבדיקת המתילציה של ה DNA המשתחררים לדם (על מנת לזהות את מקור התאים מהם הגיעו) עולה, כי עיקר העלייה נובעת מפירוק מסיבי של נויטרופילים בוגרים. המשמעות של הרס מוגבר זה של תאי דם לבנים אינה ברורה. יתכן שזו תגובה חיובית, המהווה חלק ממנגנון ההגנה לסטרס הפיזיולוגי הנגרם מהמאמץ, (ראו לעיל ההשערה שאפופטוזיס של תאים בוגרים בעקבות מאמץ מעודד יצירת תאים צעירים "פעילים"). אפשרות אחרת היא, שחלק מה DNA המשוחרר משקף "נטוזיס" – מנגנון הגנה מפני זיהומים. מצד שני, יתכן שהעלייה ב DNA החופשי היא ביטוי של הפגיעה במערכת החיסון שאנו רואים בעקבות מאמץ עצים, ומהווה חלק מהדיכוי האימוני.
גרף 4: מודל ה- J-curve המתאר את יחסי הגומלין בין עצימות שונות של פעילות גופנית לסיכון לתחלואה מזיהומים בדרכי הנשימה העליונות (3).
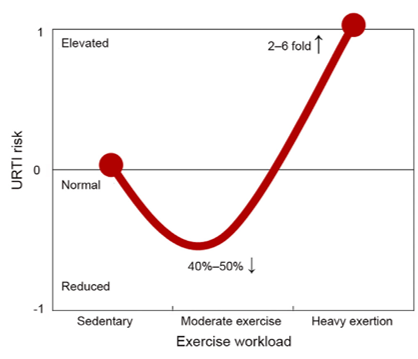
גורמים נוספים כגון נסיעות/טיסות, חשיפה לפתוגנים, הפרעות בשינה, סטרס נפשי והרגלי תזונה יכולים גם כן להשפיע על יחסי הגומלין האלו.
לסיכום
למרות שפורסמו מעל 5,000 מאמרים מקוריים ומאמרי סקירה בנושא פ״ג ומערכת החיסון מאז שנות ה -90, עדיין רב הנסתר על הנגלה, וקיים ויכוח אם פעילות גופנית עצימה היא הגורם לפגיעה במערכת החיסון ולנטייה מוגברת לזיהומים, או שמדובר בשילוב של גורמי סטרס אחרים כגון חסך בתזונה, בשינה ועוד.
בפרק זה לא נגענו בהיבטים התזונתיים הקשורים במערכת החיסון בספורטאים, ואם ישנם תוספים היכולים להפחית את הפגיעה ולמנוע תחלואה בכלל ו URTI בפרט, סיפור היכול למלא כמה חוברות של עיתון זה…

